新たな指針をもとにワークショップを実施
行動変容のポイントについて活発に議論
「AMED主催 医学会発『指針』を使いこなすためのワークショップ in TOKYO」
レポート
2024年12月13日、AP市ヶ谷(東京都新宿区)にて、『AMED主催医学会発「指針」を使いこなすためのワークショップin TOKYO』が開催された。満席になった会場では、参加者が4つのグループに分かれて共通のテーマを題材に、熱のこもった議論を繰り広げた。
7つの健康課題領域について指針を作成。
サービス事業者、利用者の課題を解決する
最初に登壇したのは、日本医療研究開発機構(AMED)医療機器・ヘルスケア事業部ヘルスケア研究開発課主幹の阿野泰久氏。「予防・健康づくりの特色を踏まえたサービス実装の基盤整備と社会実装支援」と題し、2022年から進めてきた医学会による予防・健康づく分野の指針作成事業の背景や今後の取り組みについて説明を行った。
運動促進、体重管理、栄養管理、睡眠支援など、日常生活を通じた予防・健康づくりへの関心が高まっており、日本再興戦略によると、ヘルスケア産業市場は2020年の26兆円から2030年には37兆円に膨らむと予測されている。
「一方で、サービスを開発する際や、サービスを選択・導入する際に、いずれもエビデンスに基づいた取り組みが進んでいないという課題がありました」と阿野氏。以下のように課題を整理した。
●サービス開発などサービス事業者が抱える課題感
- どういう行動変容にエビデンスがあるのか、まとまった情報がない
- そもそも予防・健康づくり分野はエビデンスを取るのが難しい
- どういうエビデンスを取る必要があるのかわからない
- エビデンスの取得にはお金や時間がかかるわりに、売り上げにつながらない
➡エビデンスはあったほうがいいが、後回しになる
●健康経営企業や自治体など、サービス利用者が抱える課題感
- どういう行動変容に対してエビデンスが認められているかわからない
- どういう基準でサービスを比較、選択すればよいかわからない
- 企業にとってエビデンス重視のサービスを選択する価値がわからない
- サービスを導入しても始めてくれない、続かない
➡とりあえず価格優先で無料キャンペーンを選んでしまう
そこでAMEDは、経経済産業省と連携しながら、エビデンスに基づく予防・健康づくりのヘルスケアサービスの普及を目指し、ヘルスケア社会実装基盤整備事業を2022年度より開始。その一環として、30以上の医学会が中心となり、エビデンスを整理し、サービス開発・提供に役立つ「指針」を策定している。
指針の対象となっているのは、一次予防として高血圧症、糖尿病、慢性腎臓病、認知症、サルコペニア・フレイル、メンタルヘルス、女性の健康、二次・三次予防として脂肪肝関連疾患、循環器疾患、婦人科疾患の計10疾患領域。そのうち、「一次予防にかかわる7つの指針は2024年度中に作成が完了します」と阿野氏。指針の普及に向け、ヘルスケアのエビデンスに関する情報提供の場として、オンラインポータルサイト『E-LIFEヘルスケアナビ』を設置していることも報告した。
「高血圧に対するアプリ」に関する指針はこのように作成された
次に、福岡大学医学部衛生・公衆衛生学講座主任教授の有馬久富氏がオンラインで登壇した。基調講演「ヘルスケアサービス開発の手引きとなる予防・健康づくりの新たな指針とは?~デジタル技術を活用した血圧管理に関する指針の策定状況とその中身~」では、日本高血圧学会が中心となって策定を進めている「高血圧」の指針について具体的に語った。
「高齢化に伴い高血圧患者さんは増えています。生活習慣改善や薬を使うことによって脳卒中や心筋梗塞のリスクを減らし、予防が可能であるということが実証されているにもかかわらず、4300万人のうち3100万人の方が未治療あるいは血圧コントロールができていないという現状があります」(有馬氏)
エビデンスと実態の間にあるこのようなギャップを埋めるために注目されているのが、デジタル技術。そこで、日本高血圧学会の研究班は、「デジタル技術は血圧を低下させるか?」というテーマのもと、自動血圧計やウェアラブルデバイス、スマホアプリなどのデジタル技術を使った血圧管理について6つのヘルスケアクエスチョンを設定。クエスチョンごとに最近の研究の文献レビュー(システマティックレビュー)やメタ解析(複数の研究のデータを集めて分析する手法)を行って推奨度を定めた。
一例として、「血圧管理を目的としたスマートフォンアプリによる介入は成人において血圧を低下させるか?」というヘルスケアクエスチョンでは、文献レビューを進めた結果、最終的に76件の論文が抽出され、メタ解析を行ったところ、「介入 6 カ月後の診察室収縮期血圧が - 2.76 mmHg と有意に低下していました」(有馬氏)
さらに、健常者と高血圧患者に分けて効果を比較したところ、健常者では3カ月後に収縮期血圧が低下していたが、6カ月以降の効果は確認されなかった。一方、高血圧患者では3カ月後および6カ月後の診察室での収縮期血圧が低下していたが、12カ月以降の効果は確認されなかった。スマホアプリの機能別検討では、血圧計とのワイヤレス接続により正確な血圧値が得られるアプリでは、降圧効果が大きい傾向が見られた。
この結果を踏まえ、最終的には指針作成委員らのウェブ投票を経て、このヘルスケアクエスチョンの推奨度は「介入を提案する」になったという。ただし、6カ月以降の長期的な効果に関してはエビデンスが不十分であることも注記された。
最後に有馬氏は、ヘルスケアクエスチョンの中には、エビデンスが不十分なため「推奨を保留する」という推奨度になったものもあると述べたうえで、「ただし、決して技術を否定しているわけではなく、今後の研究に期待しているという意味であると捉えてください」と強調した。
4つのグループに分かれ、指針を実際に読み、
課題を議論するワークショップ
続いて、ワークショップ「指針をもとにヘルスケア課題に挑戦!」が行われた。参加者は8名が1グループとなり、A~Dの4グループに分かれた。
ファシリテーターは、国際医療福祉大学大学院医学研究科循環器内科・福岡薬学部教授の岸拓弥氏と、順天堂大学医学部総合診療科学講座教授、AIインキュベーションファーム副センター長の矢野裕一朗氏が務めた。
提示されたお題は、下記の通り。よくある特定健診・特定保健指導を例に、どこに課題があるのか、その課題に対してどんな解決法があるのかを考えるというものだ。

参加者は指針や関連資料を使って、この指導例のどこに問題があり、どう改善すればいいのか、また新たな挑戦も含めてどんな取り組みを目指せばいいのかなどをグループで議論。その後、各グループの代表者がまとめた内容をプレゼンテーションするという流れで進められた。

4グループが、それぞれ異なる視点で課題を導き出した
各グループとも、時折笑い声が上がるなど和やかな雰囲気で45分間のディスカッションが進み、あっという間にプレゼンテーションの時間に。各グループから選ばれた1名のプレゼンテーターがホワイトボードの前で発表を行った。
発表内容のポイントとそれに対するファシリテーターの岸氏からのコメントを以下の通り。
●Aグループの発表
「年齢や職種など対象者を区切ったエビデンスがあるといい。アプリ使用がマイナスのモチベーションから入らないような工夫も必要」

- 今回のヘルスケアクエスチョンは粒度が荒い印象。
- いいエビデンスがあっても使えないと意味がない。対象者の年齢層、職種、また、指導する側のスキルによっても変数が出そう。
- ならば保健指導を行うAIが指導方法と対象者の相性をマッチングすると最終的なアウトカムが良くなるのでは。
- そもそもヘルスリテラシーの高い人は指導対象ではない。そうではない人がレッテルを貼られ、一方的に「アプリを使いなさい」と言われても受け入れがたいものになる。アプリに対するモチベーションをいかに高めるかも重要。
「確かに対象者を細分化したエビデンスは大事。アプリを使うモチベーションを上げる取り組みによってアウトカムもだいぶ変わってきそうですね」(ファシリテーターの岸氏)

●Bグループの発表
「利用者が自分ごと化できるために、利用者と指導士双方をインタラクティブに機能させること。アウトカムだけでなく行動プロセスの可視化も有効では」

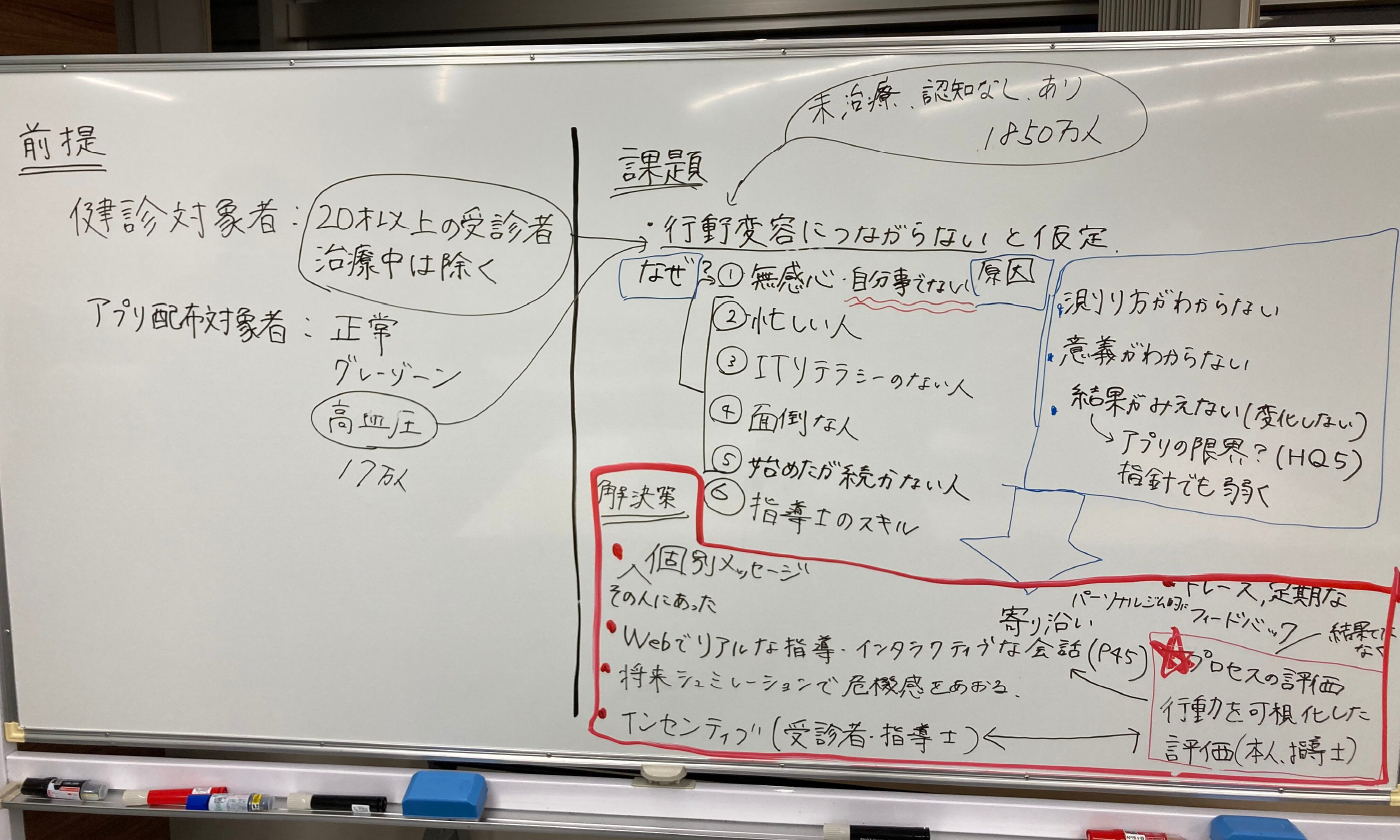
- 議論の前提を「治療中を除く20歳以上の利用者」で「高血圧アプリ配布者」とした。
- 行動変容につながらない原因は「自分ごと化」できていない、忙しい、ITリテラシーがない、面倒、続かないなど。自分ごと化できれば全て解決できるのでは。
- 意義が分からない、結果が見えないことにアプリの限界がある。
- 解決策として、「人を介する」。受診者と指導士双方をインタラクティブに機能させる。
- 血圧が下がったというアウトカムだけでなく、その人の行動プロセスを可視化することによって自分ごと化が可能になるのでは。
「新たな問いを提示していただいた気がします。今ある技術をどう使うかというところに視点が向きがちですが、もっと考えるべきことがあるということが浮き彫りになりました」(岸氏)
●Cグループの発表
「やる気のない人に対して、どうするか。インセンティブ、ゲーミフィケーションを絡める、グループ形成などでモチベーションを高められる?」

- 細かい課題を設定して話し合った。
- 課題1「やる気がない人」。解決策は、コーヒーチケットや宝くじなどインセンティブを与える、ゲーミフィケーションを絡める、何人かで組んでもらいグループ形成して継続を支援する。
- 課題2「機械を正しく使うことができない」。個人に配るのではなく会社に配り、セミナーで使い方を伝える。
- 課題3 指導士から利用者へのオンラインメッセージは「利用者が多いと対応しきれない」。AIで文章を生成し、人間が目を通した上で正しい情報を提示する。
- これらの取り組みをしてもどうしてもやる気が上がらない人をどうするかを指針においても検討してもらえると、日本全体の健康度を底上げできるのでは。
「“やる気の出ない人問題”をデジタルによって解決できるのではという視点、面白いですね。AI活用は今後避けられない議論ですが、いかに使っていくかというところや、利用者が多くなると精度が低くなることについてなど、指針で踏み込めていない部分への気づきをもらえました」(岸氏)

●Dグループの発表
「指針の最終目標は疾患リスクを下げ、早期発見をすることによってQOLを上げること。新たなバイオマーカーを組み入れる余地も残してほしい」

- 導内容が画一的になっている。改善のために、行動変容のステージに合わせたターゲットをグループ化し、それに添った指針を出してもらうといい。
- 保健指導において、メッセージに画像をつけたり発信するタイミングなども加味すると良いのでは。
- 指針の最終的な目標は、血圧管理だけでなく、疾患リスクを下げたり早期発見をすることによってQOLを上げること。その大前提の上での指針であってほしい。
- 今後研究によって心疾患リスクに関与するバイオマーカーが出てくる可能性もあり、新たなバイオマーカーを入れる余地も必要では。
「今後、この指針をもとに新たなクエスチョンについてもどんどん検証していくと良い、というのはその通りだと思いました。今回の指針が最終到達点ではないというところを改めておさえていただきましたね」(岸氏)

各グループに対して矢野氏もコメント。解決のヒントを共有
4グループ全てのプレゼンテーションが終わると、ファシリテーターの矢野裕一朗氏がデータドリブンを20年研究してきた立場から、各グループの議論に対して気づいたことを述べた。
まず、基調講演で有馬氏から提示された問題点である「6カ月以降のエビデンスが不十分」ということと、この日の議論内容が非常にリンクしていたことに触れ、「長期介入をするときにはどのように持続的に行動変容を起こせるかが重要なキーワードになる」とコメントした。
Aグループに対しては「AIの個人化はみなさんの共通の願いではあるものの、言うは易く行うは難しいという面があります。例えば大規模言語モデルは差し障りのない答えを出してくるので、それをいかに個人化されたものにしていくかというのがアプリの持つ機能として重要な機能になってきます」
Bグループには「自分ごと化できない、ということに関して、私もいろいろな研究をしてきて思うのは、結構、自分が自分を分かっていないということです。よく『水を飲んでも太る』という方がいらっしゃるように、自分の行動が可視化できていません。無意識の行動をいかに客観的に示すかが、行動変容と自分ごと化につながるカギではないかと感じています。自分の行動を監視されるのは嫌だという意見もあるでしょう。しかし、センサー系は発達してきており、ウェアラブルデバイスなどを用いて可視化できる可能性があり、現在研究中です。さらに、自分ごと化できないということでは『誰に言われるのか』も重要で、信頼できる人に言われると腹落ちすることがある。第三者が、いかに目の前の利用者にとって親密かつ信頼できる人になれるか、それが人間なのかAIなのかというところが大きなトピックになると考えます」
Cグループには「最近の行動変容の風潮としては、持続的な行動変容のためには内発的なモチベーションをいかに変えていくかが重要と言われています。アプリで外から変えようとすることも大事ですが、それとともに内発的なモチベーションをいかに上げていくかということを最先端の技術者達は考えているようです」
Dグループには「行動変容に関して無関心層というのは重要なテーマです。グループBのみなさんの議論ともつながるのですが、自分が関心を持つと同時に、自分に関心を持ってくれる人がどのように行動変容に伴走してくれるのか、そこに対してツールを作ることも大事ではないかと感じています」
矢野氏の発言を受けて、岸氏が「どのグループも見ている先は共通している、ということを参加者のみなさんも感じられたはずです。今後、既存のものがない中で、自分ごととして考え、深めていきましょう」と締めくくった。
最後に、今回のワークショップを後援する経済産業省関東経済産業局 ヘルスケア産業室 室長補佐の奥澤能久氏から、次のようなコメントがあった。
「今回の議論や発表を聞いて、策定した指針をもとにさまざまなことが実現する可能性を感じることができました。本日はサービスを開発する企業の方々が多く集まっていますが、今後、こうしたワークショップにサービスを受ける側の方々にも参加してもらうことで、新たな製品開発に繋がるヒントが得られるのではないかと、興味が沸いているところです。」
ワークショップ参加者にも話を聞いた。
●インテージヘルスケアのヘルスケアソリューション事業部、谷口絵里香さん
「これまでエビデンスがよくわからない状態だったものに対して、しっかりとした指針が、しかも学会から出てくる、というのでかなり楽しみにしていました。私はヘルスケアサービスのデータ分析をしていますが、今回の指針は開発の意思決定にも役立ちますし、導入される側の方がこれを導入することが正しいのか、と迷うようなときに、指針を参考にして説明すればより説得力が増し、安心していただけるし、成果にもつながっていくと思います。今後、指針をすみずみまで読んで活用させていただきたいです」。
●NTTプレシジョンメディシンのパーソナルサービス事業部、岩谷一隆さん
「私の会社では健康診断やレセプトのデータをアカデミアの先生と一緒に解析し、リスクがある人への介入を行い、健康行動を促すという予防医療のサービスを提供しています。指針ができたことは画期的なこと。これまでは各社がバラバラに出している状況だったアプリですが、指針があることで、リコメンドに活用しやすくなります。例えば血圧においても、こういったアプリを使うと血圧が下がったという結果を示しながら一歩進んだリコメンドに活用できると思います。今後は具体的にどういうアプリケーションなのかというあたりの記述も指針に加えられるといいなと思います」
